В основе развития любого патологического процесса в позвоночнике лежит перераспределение нагрузок на опорные комплексы.
Причины, приводящие к перегрузке опорных комплексов:
- изменения формы тел позвонков, как врожденные, так и посттравматические (например, за счет клиновидности);
- деструктивные изменения в результате остеопороза, остеомиелитического, туберкулезного, онкологического и т.п. процессов, снижающие прочность позвонка, как конструкции;
- количественные аномалии и конкресценции, нарушающие биомеханику движений позвоночника, искажающие физиологические изгибы;
- дегенерация межпозвонковых дисков, приводящая к сиижению их амортизационной способности (гипомобильность или гипермобильность в ПДС, в том числе обусловленная врожденной слабостью связочного аппарата);
- ослабление «мышечного корсета». Эволюция человека сопряжена с неуклонным снижением физической нагрузки. За последние 100 лет она уменьшилась в 10 раз. Усиливаются психоэмоциональные нагрузки, снижается и становится все менее обязательной физическая деятельность. Дефицит мышечных нагрузок, уменьшение физических мышечных усилий и замена их статическими в таких подвижных частях тела, как шея и поясница, приводит к детренированности позвоночного «мышечного корсета», ослаблению мышц. На этом фоне создаются условия для микротравматизации межпозвонковых дисков и связочного аппарата.
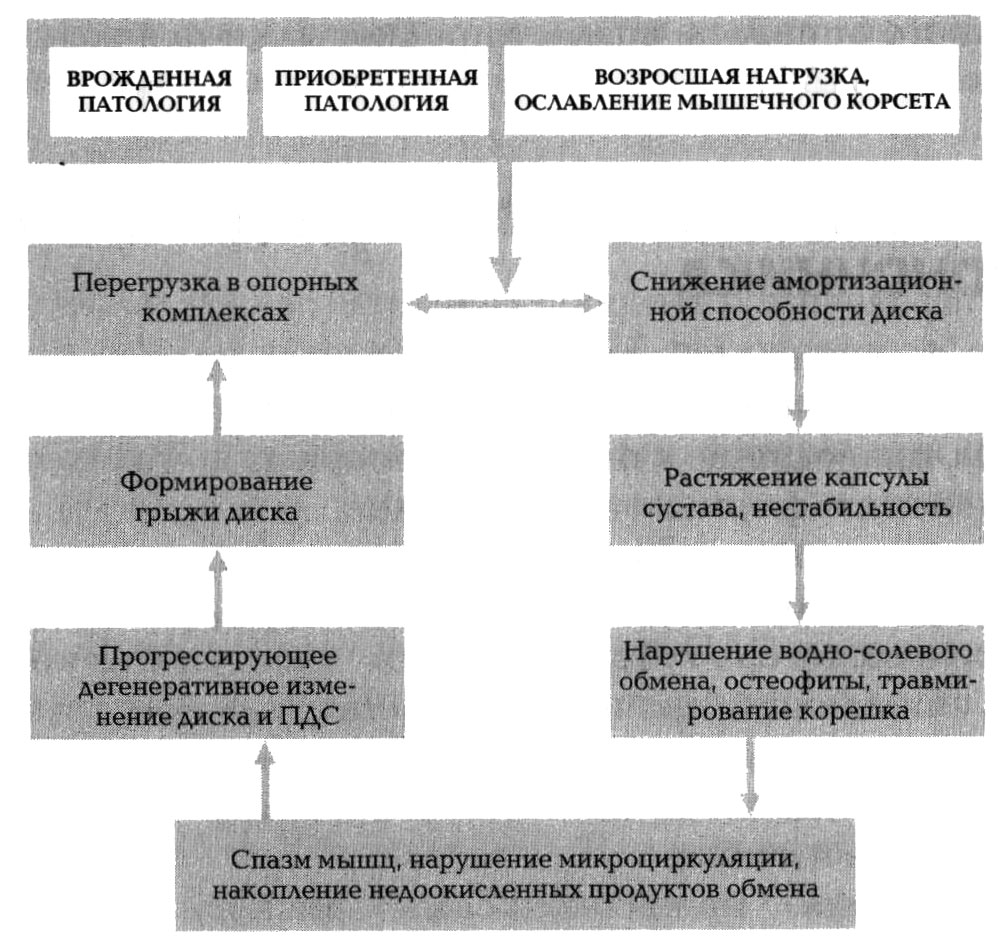 Перегрузка в опорных комплексах, из-за усиливающихся статикодинамических нагрузок, способствует дегенерации диска и ПДС. При снижении амортизационной способности дисков, весовая нагрузка постепенно переходит с переднего на задний опорный комплекс, достигая 47-70% в области межпозвонковых суставов. Перегрузка суставов ведет к развитию синовита с накоплением синовиальной жидкости между фасетками (возникает болевой синдром), дегенерации суставного хряща, растяжению капсулы суставов и формированию нестабильности сустава. Нестабильность грозит развитием подвывихов в межпозвонковых суставах, травматизацией нервов, спинного мозга (усиливается болевой синдром), что приводит к ухудшению кровоснабжения ПДС, нарастанию дегенеративно-дистрофических изменений. В мышцах под влиянием механических перегрузок и патологической импульсации из пораженного ПДС развиваются патологические процессы в виде мышечно-тонического напряжения, сопровождающегося болевым синдромом. Вначале в патологический процесс вовлекаются мышцы позвоночника, а затем и экстравертебральные мышцы. Появляется скованность движений в соответствующем отделе позвоночника. Затем распространенная миофиксация сменяется регионарной и, наконец, сегментарной — замыкается один пораженный ПДС, за счет защитной мышечной контрактуры. При неблагоприятных условиях функционирования суставов в позвоночном канале развивается застой венозной крови, замедляется удаление продуктов обмена из тел позвонков и дисков, что усугубляет дегенеративно-дистрофический процесс. С развитием мышечной или органической фиксации пораженного ПДС может измениться кривизна позвоночника. В шейном и поясничном отделах вместо нормального лордоза формируется местный кифоз. В ответ на это, для сохранения общего центра тяжести тела, в соответствующих отделах позвоночника развивается компенсаторный гиперлордоз. В последующем наступает иммобилизация за счет фиброза тканей или спондилеза. В результате длительного мышечного напряжения, нарастающей дегенерации диска происходит сужение межпозвоночных отверстий, что в свою очередь приводит к травматизации нервных корешков. Усиливается болевой синдром, спазмируются сосуды, что ведет к ухудшению кровоснабжения всего ПДС. Возникает порочный круг.
Перегрузка в опорных комплексах, из-за усиливающихся статикодинамических нагрузок, способствует дегенерации диска и ПДС. При снижении амортизационной способности дисков, весовая нагрузка постепенно переходит с переднего на задний опорный комплекс, достигая 47-70% в области межпозвонковых суставов. Перегрузка суставов ведет к развитию синовита с накоплением синовиальной жидкости между фасетками (возникает болевой синдром), дегенерации суставного хряща, растяжению капсулы суставов и формированию нестабильности сустава. Нестабильность грозит развитием подвывихов в межпозвонковых суставах, травматизацией нервов, спинного мозга (усиливается болевой синдром), что приводит к ухудшению кровоснабжения ПДС, нарастанию дегенеративно-дистрофических изменений. В мышцах под влиянием механических перегрузок и патологической импульсации из пораженного ПДС развиваются патологические процессы в виде мышечно-тонического напряжения, сопровождающегося болевым синдромом. Вначале в патологический процесс вовлекаются мышцы позвоночника, а затем и экстравертебральные мышцы. Появляется скованность движений в соответствующем отделе позвоночника. Затем распространенная миофиксация сменяется регионарной и, наконец, сегментарной — замыкается один пораженный ПДС, за счет защитной мышечной контрактуры. При неблагоприятных условиях функционирования суставов в позвоночном канале развивается застой венозной крови, замедляется удаление продуктов обмена из тел позвонков и дисков, что усугубляет дегенеративно-дистрофический процесс. С развитием мышечной или органической фиксации пораженного ПДС может измениться кривизна позвоночника. В шейном и поясничном отделах вместо нормального лордоза формируется местный кифоз. В ответ на это, для сохранения общего центра тяжести тела, в соответствующих отделах позвоночника развивается компенсаторный гиперлордоз. В последующем наступает иммобилизация за счет фиброза тканей или спондилеза. В результате длительного мышечного напряжения, нарастающей дегенерации диска происходит сужение межпозвоночных отверстий, что в свою очередь приводит к травматизации нервных корешков. Усиливается болевой синдром, спазмируются сосуды, что ведет к ухудшению кровоснабжения всего ПДС. Возникает порочный круг.
С точки зрения ортезирования, все патологические изменения в позвоночнике могут быть классифицированы следующим образом:
Классификация повреждений и заболеваний позвоночника
Аномалии развития позвоночника (клиновидные позвонки, полупозвонки, спондилолиз, конкресценция позвонков; окципитализация CI, люмбализация SI, сакрализация L5 и др.).
Приобретенные:
- сколиоз, кифосколииоз;
- посттравматические повреждения;
- дегенеративно-дистрофический процесс;
- воспалительные (неспецифические, специфические) заболевания;
- новообразования.
Клинические проявления. болевой синдром. понятие о физиологической и патологической боли
Основным клиническим проявлением при любом болезненном состоянии является боль. Боль является поводом к самостоятельному лечению или обращению к врачу. Любое лечение, прежде всего, направлено на устранение боли.
Боль — комплексная реакция организма, включающая чувствительный и эмоциональный компоненты.
Возникновение боли и ее контроль относятся к нормальным физиологическим механизмам, направленным на предупреждение дальнейшего повреждения тканей и органов. Эта боль называется физиологической болью, она имеет сигнальное значение и активизирует механизмы направленные на устранение болевого фактора. Эта боль призывает нас принять меры.
Длительно существующая боль постепенно утрачивает свою защитную функцию. Она нарушает приспособительные реакции организма, вызывает расстройства деятельности ЦНС, на ее фоне постепенно возникают утомляемость, нарушения сна, снижение аппетита, потеря веса. Такая боль называется патологической болью.
В отношении боли, можно сказать, чем раньше начато лечение, тем результат его успешнее.
Болевой синдром может быть обусловлен:
- непосредственным снижением прочности позвонка как конструкции. По степени насыщенности рецепторами и богатству нервных сплетений надкостница боковых и задних отделов позвонков не уступает мягкой мозговой оболочке. Перегрузка опорных комплексов может привести к формированию периостальной боли.
- дегенерацией межпозвонковых дисков. По мере зрелости и старения весь межпозвонковый диск и студенистое ядро, в первую очередь, теряют свое свойство становиться упругими, быстро впитывать и отдавать влагу. Потеря эластических свойств ядра в 4 раза увеличивает нагрузку на фиброзное кольцо, в результате дегенеративного процесса происходит замещение волокон фиброзного кольца на рубцовую ткань, не обладающую такой прочностью и эластичностью как волокна фиброзного кольца, что ведет к ослаблению амортизации всего диска. Диск уплощается, происходит разрыв ядра и потеря прочных связей с фиброзным кольцом и замыкательными пластинками, а затем ядро распадается на фрагменты. Миграция фрагментированного ядра под влиянием вертикальных нагрузок приводит к растяжению фиброзного кольца, затем к раздражению нервных окончаний фиброзного кольца. Пациент начинает испытывать болевые ощущения, возникает диск-вертебральный синдром. При проникновении секвестров пульпозного ядра в трещины фиброзного кольца, на фоне снизившейся амортизационной способности диска, происходит дальнейшее повышение внутридискового давления, которое приводит к полному разрыву фиброзного кольца с повреждением его наружных волокон. При этом часто возникает мышечная блокада заинтересованного позвоночного сегмента. Это состояние клинически проявляется появлением резкой иррадиирующей боли, т.е. возникает диск-паравертебральный синдром. Завершается процесс проникновением диска в полость позвоночного канала и раздражением оболочек спинного мозга и окружающих его сосудов, развивается диск-медуллярный синдром. У абсолютного большинства больных отмечается мышечная блокада позвоночных сегментов. Могут наблюдаться медуллярные (спинномозговые) расстройства: выраженная потеря чувствительности, параличи либо парезы мышц.
- травматизацией нервных корешков и сосудов. Возникает при раздражении их остеофитами либо при инклинации суставных отростков.
- развитием явлений артроза в межпозвонковых суставах. Это происходит из-за раздражения рецепторов богато иннервируемого сумочно-связочного аппарата.
- перенапряжением мышц. Мышечные блокады могут возникать как у практически здорового человека, так и при повреждении или заболевании позвоночных структур (дисков, связок, суставных капсул). При растяжении околопозвоночных мышц происходит рефлекторный мышечный спазм (непроизвольное сокращение околопозвоночных мышц), направленный на стабилизацию поврежденного участка. Спазмированные мышечные волокна передавливают кровеносные сосуды, в них накапливается молочная кислота, представляющая собой продукт окисления глюкозы в условиях недостатка кислорода. Высокая концентрация молочной кислоты в мышцах обусловливает возникновение болевых ощущений. При расслаблении мышцы просвет сосудов восстанавливается, происходит вымывание кровью молочной кислоты из мышц и боль проходит.
Наличие болевого синдрома может быть обусловлено одним из вышеперечисленных факторов, или их сочетанием.

